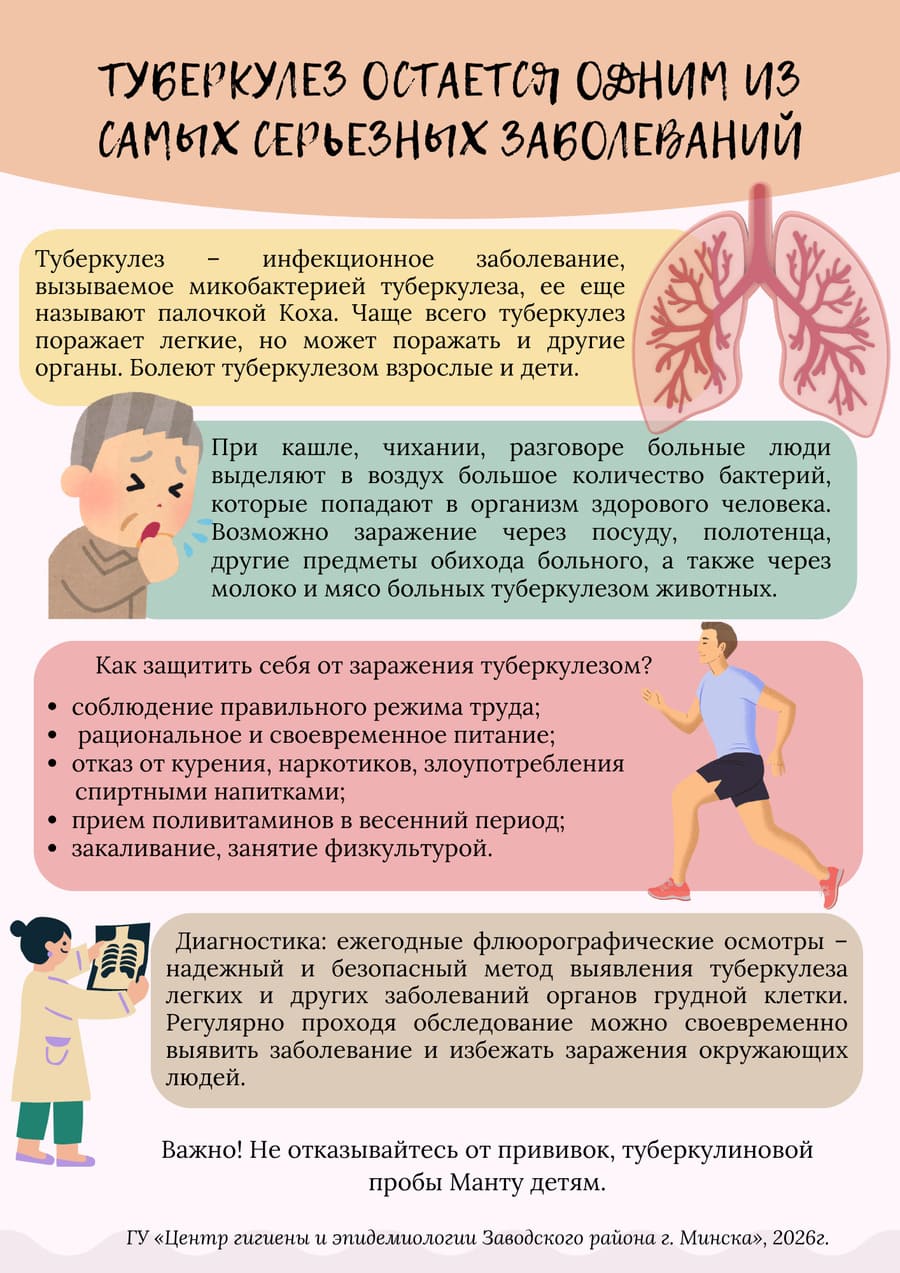
В Беларуси с 1 января 2025 года в Национальный календарь профилактических прививок внесена вакцинация от трех инфекций: против вируса папилломы человека (ВПЧ), пневмококковой инфекции и появится ревакцинация против коклюша. Об этом корреспонденту агентства «Минск-Новости» рассказала врач-инфекционист 22-й городской детской поликлиники Дарья Петречук.

Прививка от пневмококка
— На мой взгляд, вакцинация была просто необходима, особенно для детей младенческого возраста, — отметила Д. Петречук. — До 2025 года эту прививку бесплатно получали только ребята из групп риска по тяжелому течению этой инфекции. А именно:
- перенесшие три и более гнойных отита за год;
- с хроническими сердечно-сосудистыми заболеваниями;
- с хроническими заболеваниями легких (включая астму, рецидивирующие пневмонии);
- с сахарным диабетом;
- с кохлеарным имплантом (или ожидающие проведение данной операции);
- с наследственными анемиями, дети с анатомической или функциональной аспленией (отсутствие селезенки), с онкогематологическими заболеваниями;
- с врожденными или приобретенными иммунодефицитами, с ВИЧ-инфекцией;
- с хронической почечной недостаточностью;
- со злокачественными новообразования и другими заболеваниями, требующими приема иммуносупрессивных лекарственных средств или проведения лучевой терапии;
- контактные дети в возрасте до 5 лет из очага тяжелой пневмококковой инфекции.
К слову, дети до двух лет тоже входят в эту группу, но ранее их прививали только за личные средства родителей. А теперь будут бесплатно.
Инфекционист обратила внимание на то, что эксперты Всемирной организации здравоохранения рекомендует трехдозовую схему вакцинации малыша, начиная с 6 недель. Такая схема будет использоваться и в Беларуси: ребенка дважды привьют в первые полгода жизни, а затем бустером в год.
Чем опасна пневмококковая инфекция
По словам специалиста, это респираторная инфекция, проявляющаяся носительством пневмококка в носоглотке. Это может привести к развитию острого среднего отита, пневмонии, сепсису, гнойному менингиту, эндокардиту, артриту, остеомиелиту. При этом дети до пяти лет — самые уязвимые. Более того, в организмах малышей первых двух лет жизни пневмококк себя ведет очень агрессивно. Поэтому так важно защитить маленьких детей. Вдобавок у них возможны тяжелые осложнения. По статистике, в 54 % случаев потеря слуха связана с перенесенным пневмококковым менингитом. А у заболевших менингоэнцефалитом в 15 % случаев остаются судорожный синдром, параличи, задержка умственного развития. Неврологическими нарушениями страдают 30 % переболевших менингоэнцефалитом.
Прививка от коклюша
— До 2025 года последняя ревакцинация против коклюша была у детей в 18 месяцев, — заметила Д. Петречук. — А сейчас будет еще и дополнительный бустер в шесть лет. Этой тенденции следует весь мир, чтобы продлить иммунитет от данной инфекции. Наша страна не является исключением.
Специалист пояснила, что это очень коварная инфекция. Типичный «стодневный кашель» появляется не сразу, и поначалу больной не будет иметь никаких отличительных признаков коклюша. А у привитого классическая картина болезни так и не проявится. Но именно на первой неделе заболевания человек максимально заразен, особенно для маленьких детей, у которых коклюш, как правило, протекает в реанимации, с дыхательной недостаточностью и осложнениями.
Прививка от ВПЧ
— Против вируса папилломы человека будут прививать девочек с 11 лет, — продолжила Д. Петречук. — Однократно. К слову, в Беларуси давно зарегистрирована вакцина против ВПЧ, но прививались дети только на платной основе.
Врач также рассказала, что в мире известно более 100 вирусов папилломы человека. Одни из них являются провокаторами кожных образований — папиллом, кондилом, бородавок. Другие — атакуют слизистые половых органов, что в дальнейшем может привести к раку шейки матки, реже — к онкозаболеваниям других локализаций.
— В перспективе планируется вакцинация и для мальчиков, — добавила врач. — Это профилактика рака яичек, головки полового члена. Плюс защита в будущем для девушек. Основная задача — привить против ВПЧ до начала половой жизни. Предусмотрена и вакцинация группы риска. В первую очередь речь о девушках и женщинах в возрасте от 11 до 50 лет, живущих с ВИЧ, которые ранее не были привиты от ВПЧ. Дело в том, что ВИЧ-инфекция даже в условиях нормального иммунного статуса на фоне антиретровирусной терапии все равно является фактором риска развития рака шейки матки.
Справочно
В Республике Беларусь Национальным календарем предусмотрена вакцинация детей против 12 инфекций: туберкулеза, вирусного гепатита В, дифтерии, столбняка, коклюша, полиомиелита, гемофильной инфекции, кори, эпидемического паротита, краснухи, гриппа. Минчан прививают еще и от вирусного гепатита А. Прививки проводят добровольно и бесплатно. Каждая страна решает, какие вакцины включать календарь в зависимости от эпидемиологической обстановки. Большинство национальных календарей практически одинаковы.
.png)